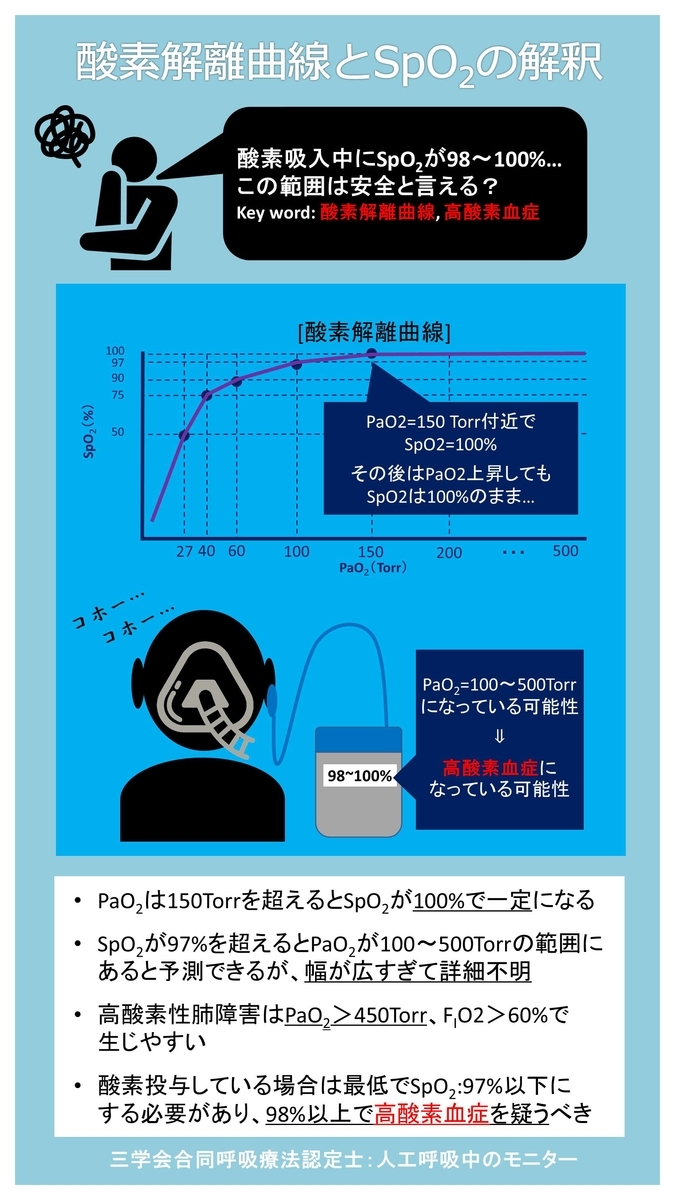
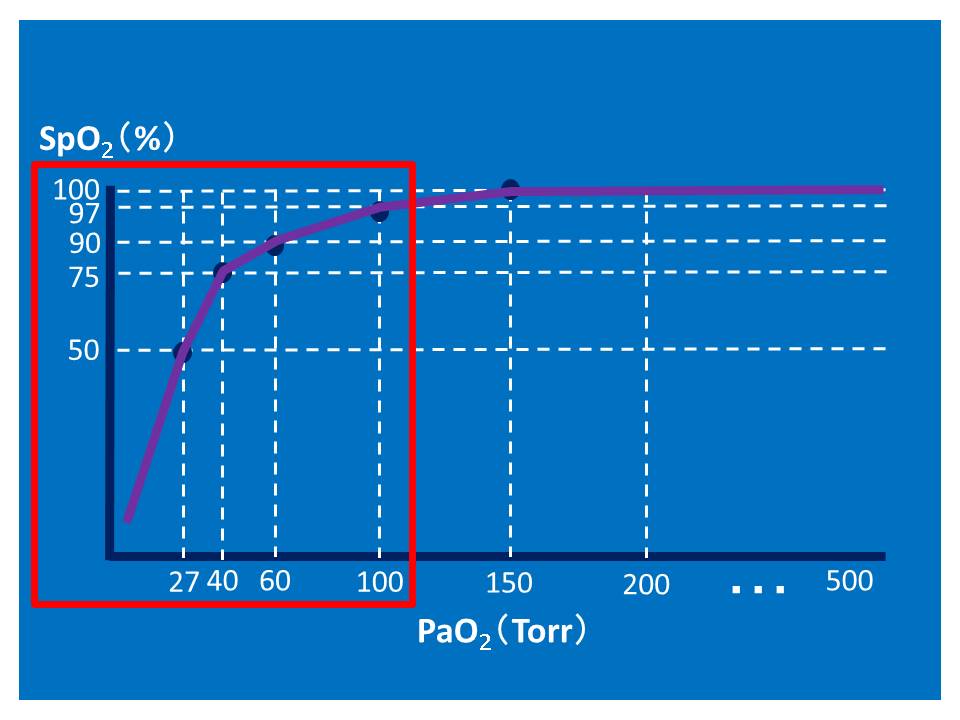
本日の疑問
赤茄子です。
小脳性の運動失調(主に体幹失調)がある患者に"弾性緊縛帯"を装着する経験があります。
経験則ではありますが、歩行中動揺が生じる部位(主に体幹、股関節部)に装着することで即時的に動揺が軽減するため、動揺の原因がどこであるかのスクリーニングとして装着したりしています。
なぜ動揺が減少するのでしょうか?
弾性緊縛帯の効果を考える上で、そもそもなぜ動揺が生じているかを考える必要があります。
結論から言いますと、体幹失調が生じている患者は体幹・近位筋(股関節や肩関節周囲)の姿勢筋緊張が低下するため、動揺が生じます。
そして姿勢筋緊張の低下は、小脳虫部から出力する経路の障害が要因になります。
小脳虫部への入力系
筋肉が今どれくらいの長さなのか、どれくらい伸長されたのかといった感覚は意識できない感覚になります。
これらは固有感覚と呼ばれ、筋肉に存在する筋紡錘・腱紡錘がセンサーとなって感知します。
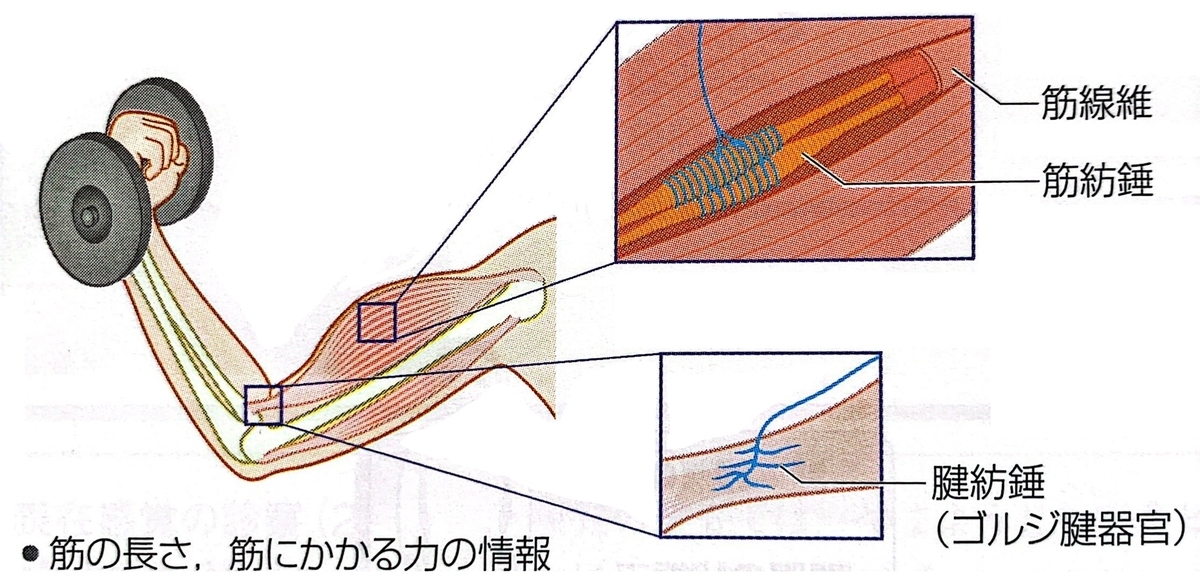
医療情報科学研究所(編):病気が見えるVol.7 第1版. 株式会社メディックメディア, 2013, P198の図を引用
固有感覚情報は後脊髄小脳路⇨下小脳脚を通って小脳虫部の室頂核に入力します。
具体的には、ふらつく結果となった運動時の「筋の長さや伸長度はこれくらいだったぞ~っ」という情報を室頂核に送ることになります。
この感覚は運動や歩行などを行っている時にリアルタイムで送られてきます。
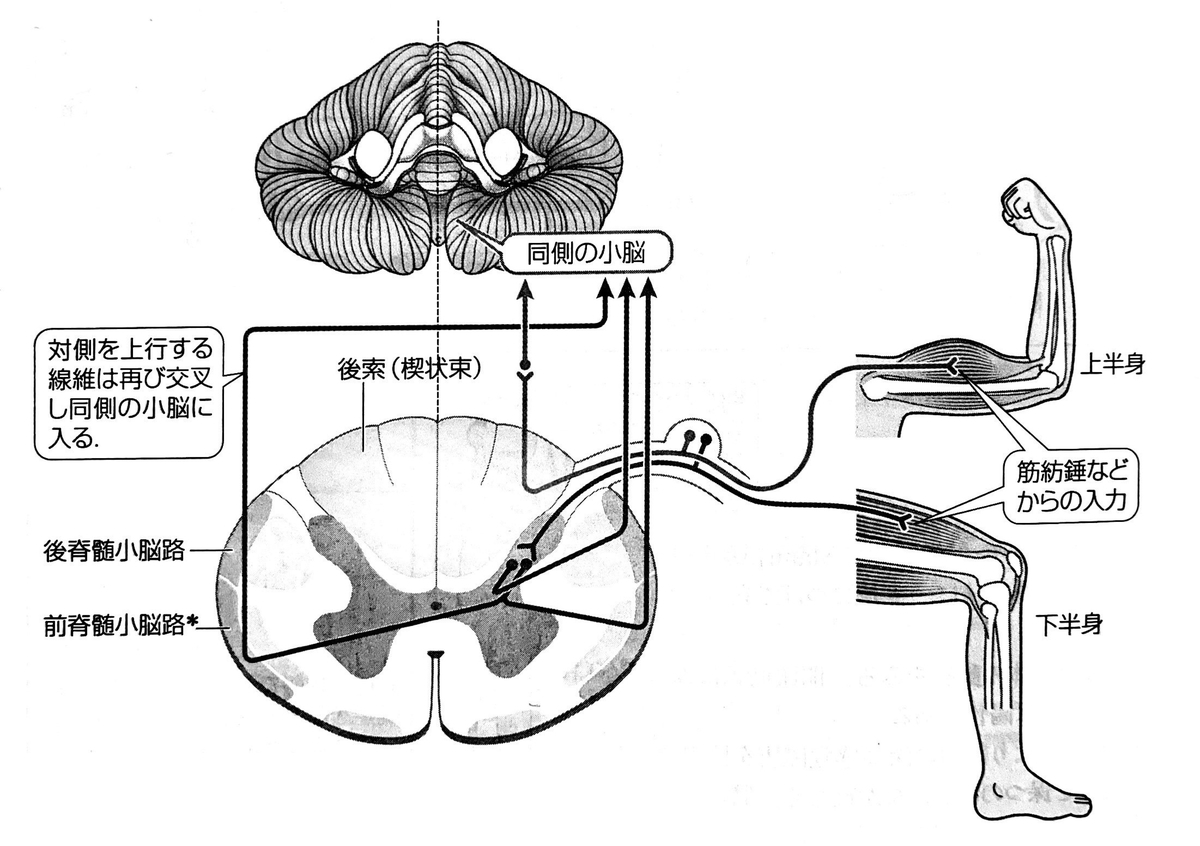
医療情報科学研究所(編):病気が見えるVol.7 第1版. 株式会社メディックメディア, 2013, P198の図を引用
小脳虫部からの出力系
小脳虫部・室頂核からの出力系は前庭脊髄路・網様体脊髄路を介して脊髄に作用し、前庭脊髄路・網様体脊髄路は姿勢筋緊張を高めるように働きます。
また、小脳虫部・室頂核に入力された固有感覚情報をもとに、「ふらつかないためには体幹・近位筋の緊張をこれくらい高めないといかんな~」と姿勢筋緊張をリアルタイムで調整するための司令を出す役割があります。
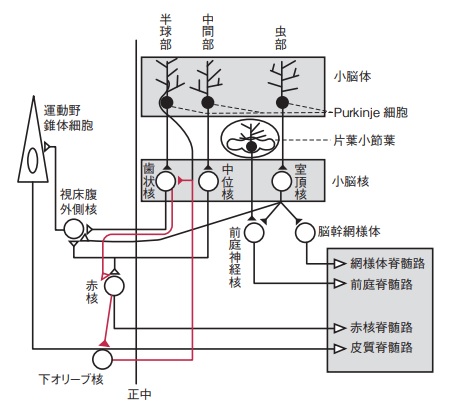
標準神経病学(第2版)P159 図5-18を引用
入力系・出力系の障害と体幹失調
では体幹失調(ぐらぐらする)要因は何でしょうか。
出力系でもお話したように、前庭脊髄路・網様体脊髄路は姿勢筋緊張を高めるように働きます。
そのため、小脳虫部(室頂核周囲)の障害が生じると姿勢筋緊張が低下し、関節の安定性が損なわれ、姿勢動揺が出現します1)。
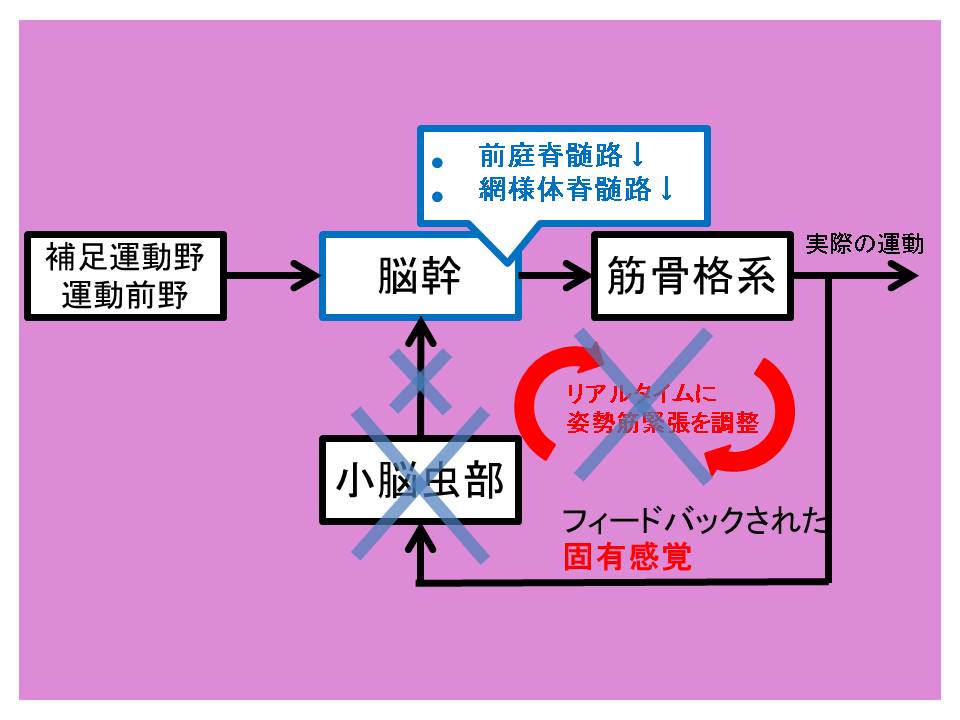
また、固有感覚情報を入力されても、姿勢筋緊張は低下しているため、調整されにくくなります。
一方、入力系が障害された場合、姿勢筋緊張は低下しにくい(固有感覚以外の入力も小脳は受けているから)ですが、思わずにふらついた際などに固有感覚が上行せず、姿勢筋緊張をリアルタイムに調節することができなくなると考えられます。
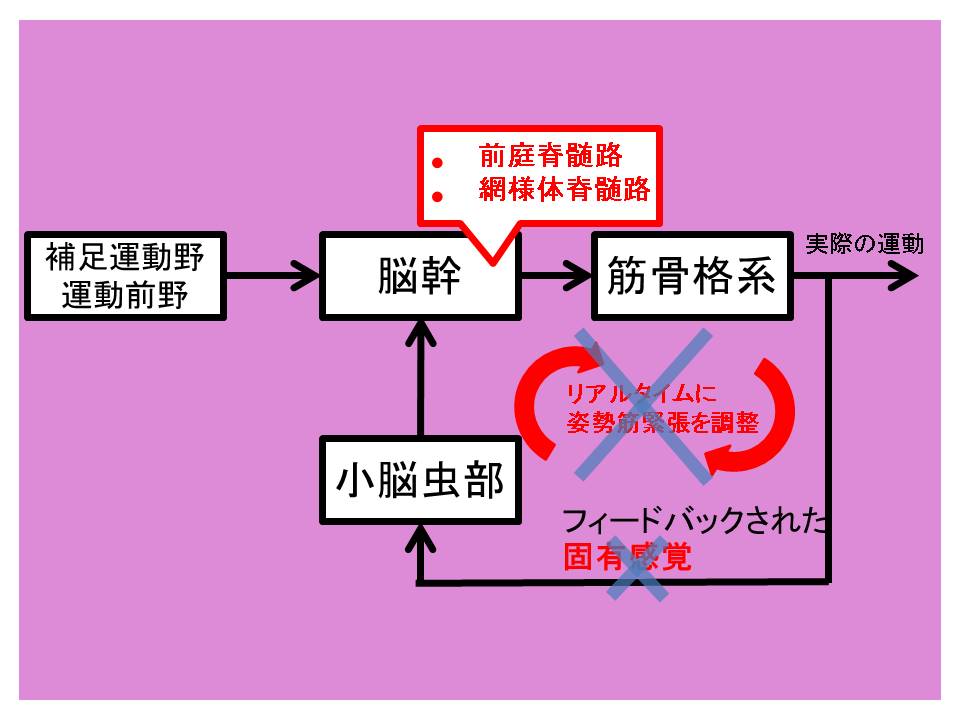
体幹失調に対する弾性緊縛帯の効果
では、体幹失調を軽減させるためにはどうすればいいでしょうか。
そのためには、①姿勢筋緊張を高める必要性(負担)を減らす、もしくは②姿勢筋緊張を高める、の2点が重要と考えます。
そして弾性緊縛帯の効果は、①関節運動を制限する(安定性を補填する)、②装着部位の固有感覚を増大させる、というのが教科書的な説明になります。
①では体幹や股関節を圧迫固定することで、そもそもの関節運動範囲を制限し、姿勢筋緊張を高める負担を減らすことで動揺を軽減する戦略2)と考えられます。
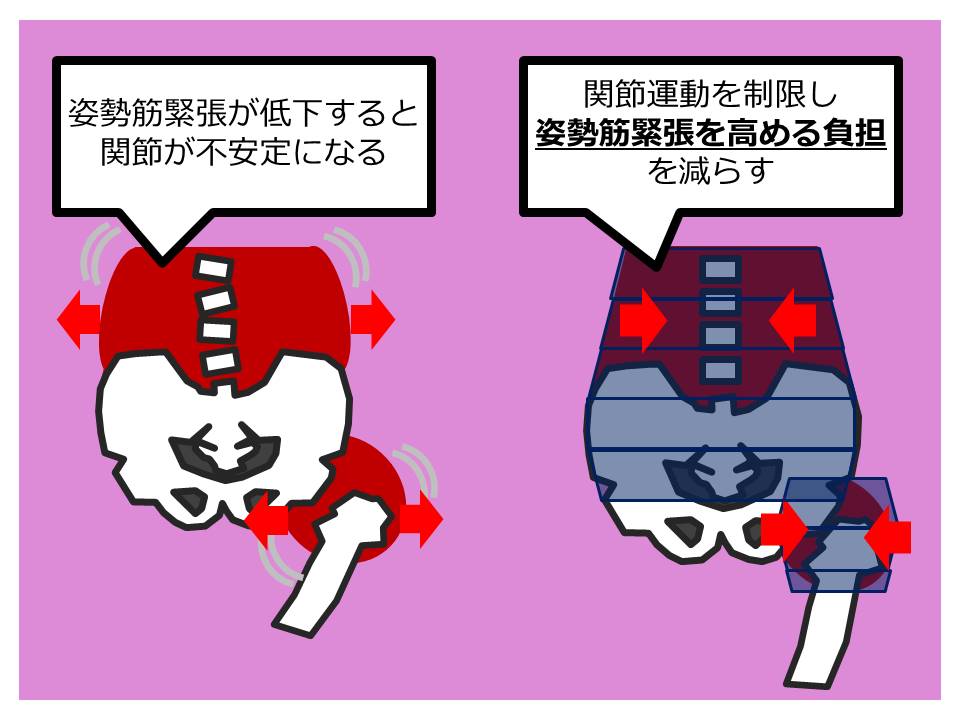
②では入力される固有感覚量自体を底上げし、小脳虫部への刺激量を増やして前庭脊髄路・網様体脊髄路の活動を促す戦略だと考えられます。
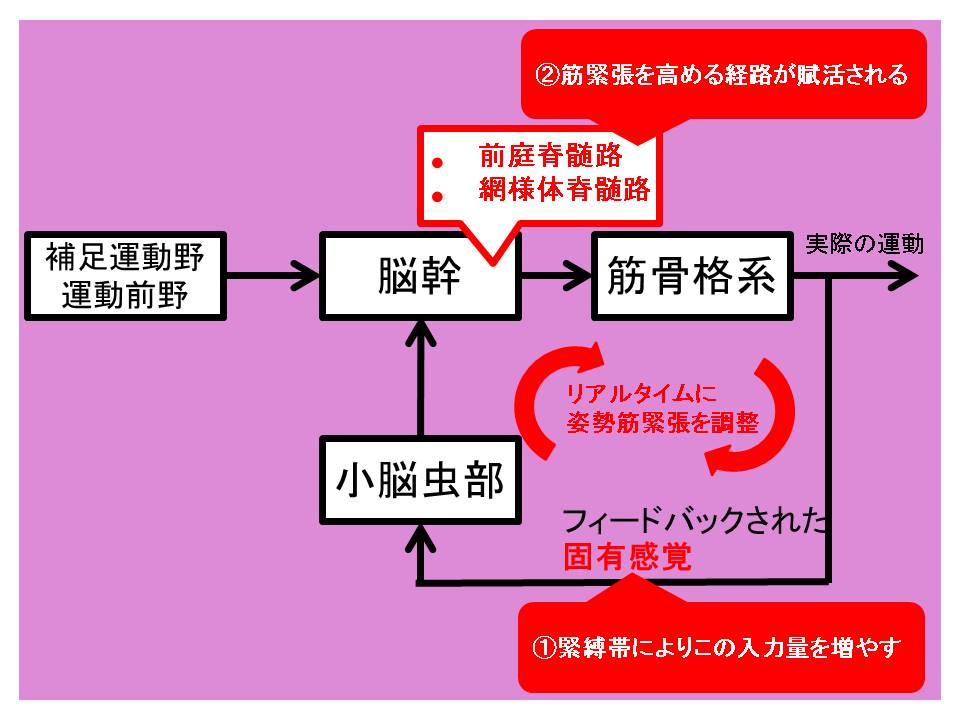
正直、②に関しては本当に固有感覚が入力されているのか不明ですが、動揺部位の筋を圧迫(把持)すると動揺が軽減する現象を経験することがあります。
弾性緊縛帯に治療効果はあるか
緊縛帯を使用し続けることで、装着を外した後に体幹失調が改善するのでしょうか。
この内容に関しては、実はよくわかっていません(私が知らないだけかもですが)。
上記の効果①・②はあくまで関節安定性の補填や固有感覚入力の補填であるため、装着を外せばもとに戻ってしまう気がします。
私見ではありますが、冒頭でも述べましたように動揺部位特定のスクリーニングに用いるのがいいのではないでしょうか。
また、動揺歩行を継続することによる異常な姿勢制御プログラムの獲得を阻止する役割として用いるのがいいのではないでしょうか。
そして、本質である姿勢筋緊張低下の改善を行っていくべきだと考えます。
余談ですが…
先日リハビリしている先輩が、「腹筋は天然のコルセットだからね!鍛えなきゃダメだよ!」と患者に説得していました。
笑ってしまいましたが、概ねそのとおりです。
赤茄子
1) 高草木薫:歩行の安全性にかかわる神経生理機構. PTジャーナル, 51(5): P392, 2017.
2) 河島則天:感覚性運動失調に対するリハビリテーションアプローチ. Jpn J Rehabil Med, 56: P110-115, 2019.